آموزش پزشکان- سرطان بیضه
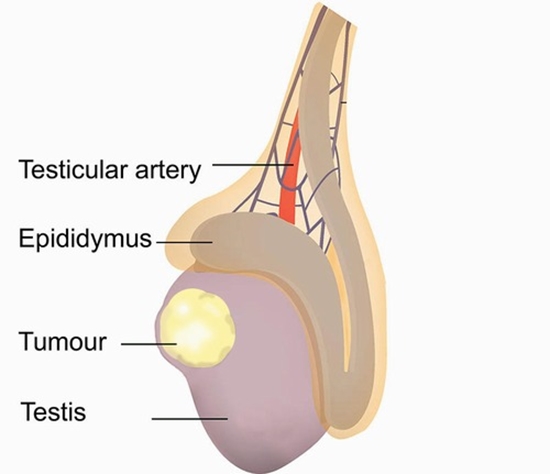
تومور بیضه:
سرطان بیضه یکی از سرطانهای شایع سنین جوانی است و اگر به موقع نسبت به تشخیص و درمان آن اقدام شود و بیماری به طور منظمی پیگیری شود، در مقایسه با سرطانهای دیگر درمان پذیرتر است. اختصاصات این سرطان به طور خلاصه شامل این موارد است:
۱.سرعت رشد آن سریع است.
۲. منشا آن اغلب از سلول زاینده است که به پرتو درمانی و شیمی درمانی خیلی حساس هستند.
۳. گسترش این سرطان از مبدا آن تا محل متاستاز منظم و قابل پیشبینی است.
۴. اغلب مواد بیولوژیکی به نام شاخصهای توموری یا تومور مارکرها تولید میکنند.
تومور بیضه علیرغم نادر بودن ، شایعترین تومور توپر در مردان سنین 20 تا 40 سالگی است. تومورهای بیضه 3 پیک سنی دارند: کودکی، 30 تا 34 سالگی و در حدود 60 سالگی .
معمولا تومور بیضه در سمت راست شایعتر است ولی 2 طرفه هم میتواند اتفاق بیفتد .سمینوم شایعترین تومور بافت سلول زاینده در تومورهای 2 طرفهی اولیهی بیضه است و لنفوم بدخیم شایعترین تومور 2 طرفهی ثانویهی بیضه است.
فاکتورهای خطرساز:
کریپتوارکیدیسم، مصرف استروژن در دوران بارداری،
آتروفی بیضه،سابقه ی خانوادگی تومور بیضه، سابقه ی قبلی سرطان بیضه
پاتولوژی:
تومورهای بیضه به 2 گروه اولیه و ثانویه تقسیم میشوند. تومورهای اولیه بیضه بیش از 95 درصد موارد را تشکیل میدهند و به 2 گروه تومور سلول زایا و غیر سلول زایا تقسیم میشوند که از نظر شیوهی درمان و پیش آگهی اهمیت زیادی دارند.
تومورهای سلول زایا خود به 2 گروه اصلی سمینوما و غیر سمینوما تقسیم بندی میشوند. غیر سمینوما شامل امبر یونال سل کارسینوما ،تومور کیسهی زرد، تراتوم و کوریوکارسینوما میباشد که میتواند به صورت خالص یا ترکیب به وجود بیایند در صورت وجود عناصر غیر سمینومایی با سمینوما ، برخورد درمانی مشابه تومورهای غیر سمینومایی خواهد بود. تومورهای غیر سلول زایا شامل تومور سلول لیدیگ،سلول سرتولی و گنادوبلاستوم میباشد.
سمینوما:
سمینوما دارای 3 زیر گروه کلاسیک، آنا پلاستیک و اسپرماتوسیتیک است. فرم کلاسیک 85 درصد موارد سمینوما را شامل میشود و ممکن است Hcg تولید کند. فرم آنا پلاستیک تمایل به استیج های بالاتر دارد . در فرم اسپرماتوسیتیک مبتلایان بیشتر از 50 سال سن دارند و چون سرعت رشد کمی دارد و متاستاز در آن فوقالعاده نادر است در صورت اثبات پاتولوژی و نبود شواهد متاستاز در تصویربرداری، ارکیدکتومی اینگوینال در مورد آن کافی خواهد بود و هیچ ربطی بین این نوع تومور با کریپتوارکیدیسم کشف نشده است.
کارسینوم سلول امبریونال:
کارسینوم سلول امبر یونال شامل سلولهای بدخیم تقسیم نشدهای ست که مانند سلولهای اپیتلیال مراحل اولیهی جنینی با هستههای پلئو مورفیک متراکم هستند. در برخی موارد سنسیتیو تروفوبلاست ها شناسایی میشوند. این تومور یک تومور تهاجمی با نرخ بالای متاستاز است که اغلب سطح تومور مارکر سرم نرمال است و تقسیم نشدهترین نوع سلول را دارد که امکان تقسیم به صورت انواع دیگر سلولها را در نواحی تومور اولیه و متاستاز را دارد.
تومور کیسه زرده:
این نوع تومور به صورت خالص فقط در اطفال دیده میشود. در شیرخواران به عنوان ارکیو بلاستوم یا تومور کیسه زرده یا تومور سینوس آندودرم شناخته شده است و شایعترین تومور بیضه شیرخواران و کودکان است. از نظر ظاهری زرد رنگ و مترشحه موسین است و حاوی اجسام شیلر دووال یا آمبریوئید میباشد.
تراتوم:
تراتوم ها را میتوان هم در اطفال و هم در بالغین مشاهده کرد . در این تومورها بیش از یک لایه از سلولهای زایا وجود دارد که در مراحل مختلف بلوغ و تمایز قرار دارند. تراتوم به دو فرم بالغ و نابالغ تقسیم میشود. معمولا تومور مارکر طبیعی دارند اما ممکن است افزایش خفیف در آلفا فیتو پروتئین دیده شود. تراتوم ها در برابر شیمی درمانی مقاوم هستند. با توجه به وجود در نواحی متاستاز، بیماران با تودهی باقیمانده پس از شیمی درمانی نیاز به برداشت بافت با جراحی دارند.
کوریوکارسینوما:
کوریو کارسینوما خالص نادر است .معمولا ضایعات این تومور در داخل بیضه کوچک هستند و در نمای ظاهری آنها خونریزی مرکزی به چشم میخورد . در بالین کوریو کارسینوما رفتار تهاجمی دارند که به صورت انتشار هموژن در مراحل اولیه بیماری مشخص میشوند. شایعترین محل متاستاز ریه و مغز میباشد. سنسیشیو تروفوبلاست و سیتو تروفوبلاست اگر با هم دیده شوند، تشخیص کوریوکارسینوم است. این تومور با اختلالات هورمونی مرتبط است که احتمالا ناشی از HCG بسیار بالای سرم میباشد . تحریک گیرندههای هورمون تحریککنندهی تیروئید وLH باHCGمنجربه پرکاری تیروئید و افزایش آندروژن میشود. هایپر پرولاکتینمی نیز گزارش شده است.
تومور مخلوط:
در این دسته شایعترین نوع تراتوکارسینوماست که مخلوطی از تراتوم و امبریونال سل کارسینوماست. درمان انواعی که حاوی سمینوم و غیر سمینوم هستند مشابه درمان تومورهای غیرسمینوم است.
نئوپلازی سلول زایا اینترتوبولارITGCN: ITGCN یا سرطان در جای بیضه عبارت است
از حضور سلولهای سرطانی با سلولهای سرتولی در یک ردیف داخل توبولهای منی ساز . نقش سرطان در جای بیضه در تومور مهاجم بیضه محل اختلاف است.ITGCN پیشساز تومورهای سلولهای زایگر است به استثنای سمینوم اسپر ماتوسیتیک. این تومور در شرایط خاص از جمله در بیماران با سابقهی نهان بیضگی، بیضه مقابل در بیماران با سابقهی سرطان بیضه، ژنیتالیای خارجی مبهم و بیضه آتروفیک در حضور سرطان در بیضه مقابل شایعتر است. تشخیص سرطان در جای بیضه با روشهای تصویربرداری میسر نیست و تومور مارکر ندارد و راه تشخیص آن از طریق بیوپسی از بیضه است. با توجه به شیوع کم آن برنامهی غربالگری به صرفه نیست و آن را فقط برای بیماران در معرض خطر توصیه میکنند. روشهای درمانی برای آن شامل رادیوتراپی ،شیمیدرمانی، جراحی و پیگیری است. در بیماران در خطر از جمله بیماران با تومور سلول زایگرخارج گناد ، ناباروری، نهان بیضگی، بیضهی آتروفیک و بیماران با جنسیت مبهم پیگیری دقیق و نزدیک و احتمالا بیوپسی لازم است. با توجه به عوارض موجود رادیوتراپی و شیمی درمانی توصیه نمیشود.
میکرولیتیازیس بیضه:
در مردان با سابقهی تومور سلول زایگر یافتهی میکرو لیتیازیس در سونوگرافی ریسک تومور در جای بیضه را در بیضهی مقابل افزایش میدهد با وجود این اهمیت سنگ بیضه در جمعیت عمومی نامشخص است.
یافتههای بالینی تومور بیضه:
بزرگی بدون درد بیضه، درد بیضه، علائم متاستاز شامل: درد کمر ،سرفه، تنگی نفس، بیاشتهایی، تهوع و استفراغ ،درد استخوان و ادم اندام تحتانی .بدون علامت بودن، هیدروسل، ژنیکوماستی.
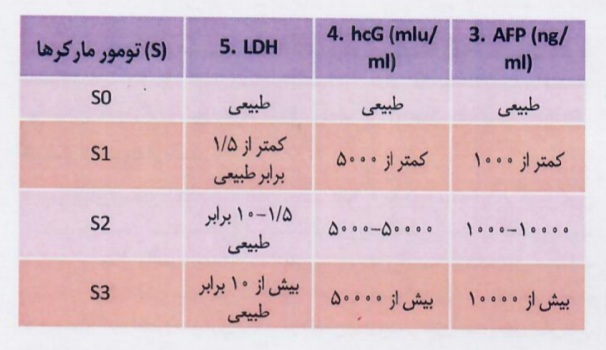
یافتههای آزمایشگاهی و تومور مارکر:
در بیماران مشکوک به تومور سلول زایگر بایدHCG,AFP,LDH پیش از اورکیکتومی آزمایش شود . نتایج آزمایش تومور مارکرها نباید برای تصمیمگیری در مورد اینکه اورکیکتومی رادیکال صورت گیرد یا نه به کار رود زیرا سطح نرمال این تومور مارکرها احتمال تومور سلول زایگر را از میان نمیبرند.
یافته های تصویربرداری:
سونوگرافی در بررسی تودهی بیضه به ویژه در صورت وجود هیدروسل اهمیت دارد.تومورهای سلول زایگر غیر سمینومایی معمولا نمای هتروژن و تومورهای سلول زایگر سمینومایی هموژن دارند. در سونوگرافی داپلر رنگی افزایش جریان خونی ضایعه دلالت کنندهی بدخیمی ضایعه و عدم وجود جریان خونی رد کنندهی بدخیمی نیست. رادیوگرافی قفسهی سینه الزامی است.در بیماران با تودهی خلف صفاق انجام سی تی اسکن ریه میتواند مفید باشد.
در حال حاضر سی تی اسکن روش انتخابی در تشخیص درگیری گرههای لنفاوی خلف صفاق است. قدرت تشخیصی سیتیاسکن برای گرههای لنفاوی حداقل 2 سانتیمتر است به علاوه میتواند متاستاز ناحیهی رترو کرورال را با دقت بالا نشان دهد. انجام ام آر آی نسبت به سی تی اسکن مزیت و برتری خاصی ندارد. پت اسکن از سیتی اسکن در کشف تومورها و نیز تراتوم دقیقتر وحساستر بوده است خصوصا در بیمارانی که پس از شیمیدرمانی تحت بررسی از نظر باقی ماندهی تومور قرار میگیرند.
ارکیکتومی رادیکال:
اورکیکتومی رادیکال برداشتن بیضه همراه با بستن طناب اسپر ماتیک در موازات رینگ داخلی درمان انتخابی تومور بیضه است. ارکیکتومی و یا بیوپسی از اسکروتوم در بیماران با تومور بیضه کنتر اندیکه میباشد. با توجه به رشد سریع تومور بیضه رادیکال ارکیکتومی باید به موقع صورت گیرد و از تاخیر بیش از 1 الی 2 هفته اجتناب شود . هر چند اورکیکتومی پارشیال برای سرطانهای کوچکتر از 2 الی 3 سانتیمتر در بیماران با سرطان 2 طرفهی بیضه و یا بیماران با 1 بیضه باید در نظر داشت، بیوپسی از بافت اطراف بیضه بعد از انجام ارکیکتومی پارشیال برای رد کارسینوم درجا باید انجام گیرد. نمونهبرداری باز اینگوینال در بیضهی مقابل را میتوان در بیماران با عوامل خطرساز کارسینوم درجا یا بیماران مشکوک به ضایعه در اسکن اولتراسوند مد نظر قرار داد.
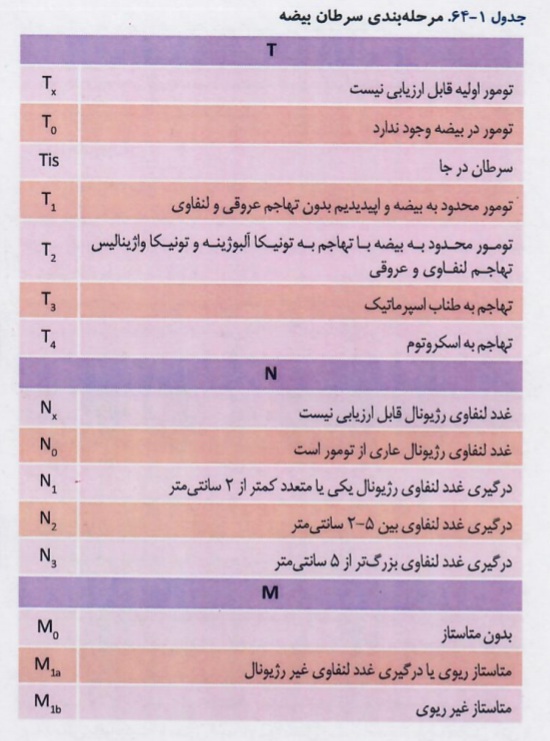
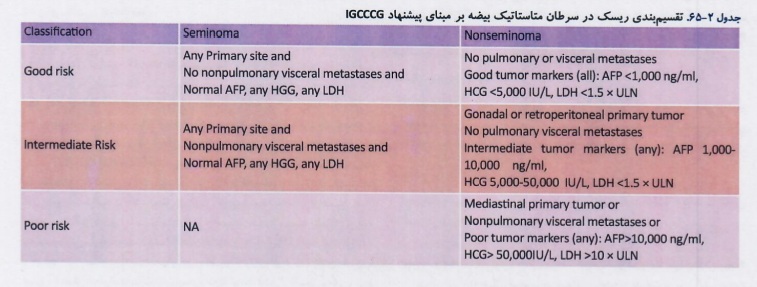
مرحله بندی بالینی:
برای انتخاب درمان صحیح برای تومور بیضه انجام مرحله بندی بالینی لازم است . اساس مرحله بندی تومور بیضه بر اساس پاتولوژی تومور بیضه، نتایج تصویربرداری و سطح تومور مارکرها میباشد.
کرایو اسپرم:
اگرچه تظاهر ناباروری تومور سلول زایگر ناشایع است، 52 درصد بیماران در زمان تشخیص الیگو اسپرم و 10 درصد آزواسپرم هستند. اپیتلیوم زایگر به کموتراپی با پایهی پلاتینیوم و رادیوتراپی بسیار حساس است و برگشت اسپر ماتو ژنز بعد از کموتراپی و رادیوتراپی در بیماران با سمینوما طول میکشد لذا نگهداری اسپرم قبل از درمان سرطان بیضه در بیمارانی که خواستار باروری هستند توصیه میشود. کرایو اسپرم میتواند قبل یا بعد از اورکیکتومی رادیکال انجام شود
درمان سمینوما:
درمان سمینوما در مرحله ی I,IIA, IIB طبق الگوریتم زیر صورت میگیرد.
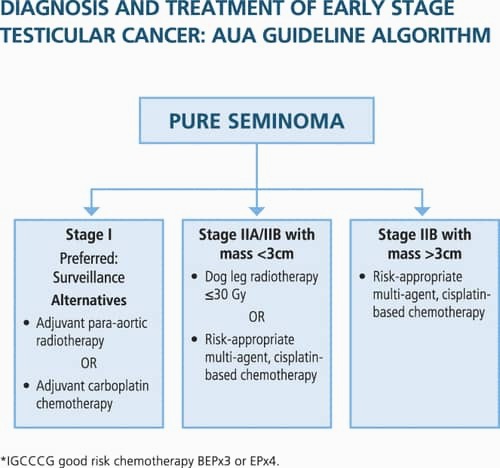
درمان سمینومای مرحله یIIC, IIIبا رژیم و تعداد دوره هایی که براساس ریسک تعیین می شود درمان میشوند که اکثرا ریسک پایین ارزیابی شده و تحت درمان باEP×4 و BEP ×3قرار میگرفتند.
درمان در تومورهای غیرسمینومی ،نحوه برخورد با توده های باقی مانده بعد از شیمیدرمانی و روش درمان عود تومورهای غیر سمینومی بیضه در الگوریتمهای زیر آورده شده است:
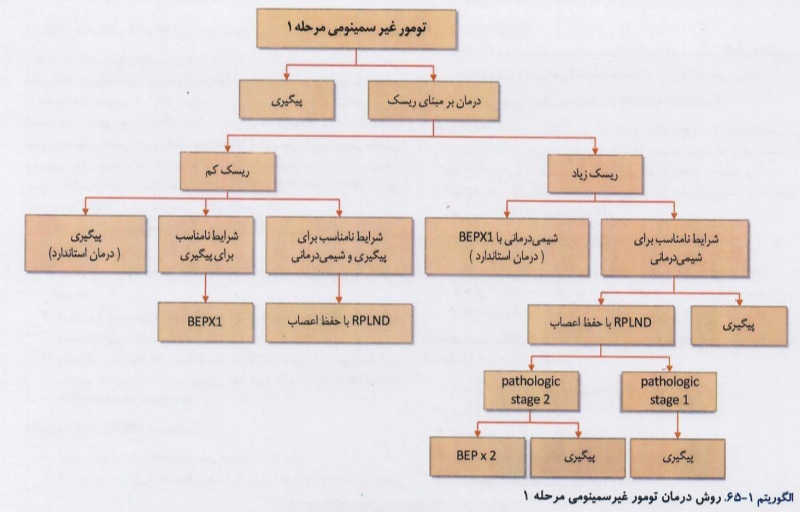
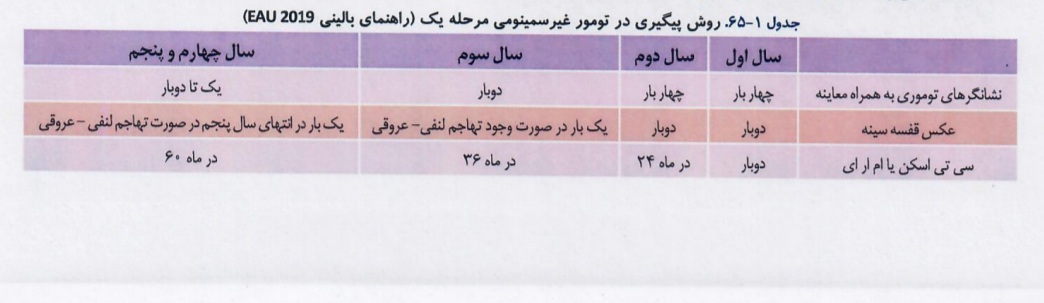
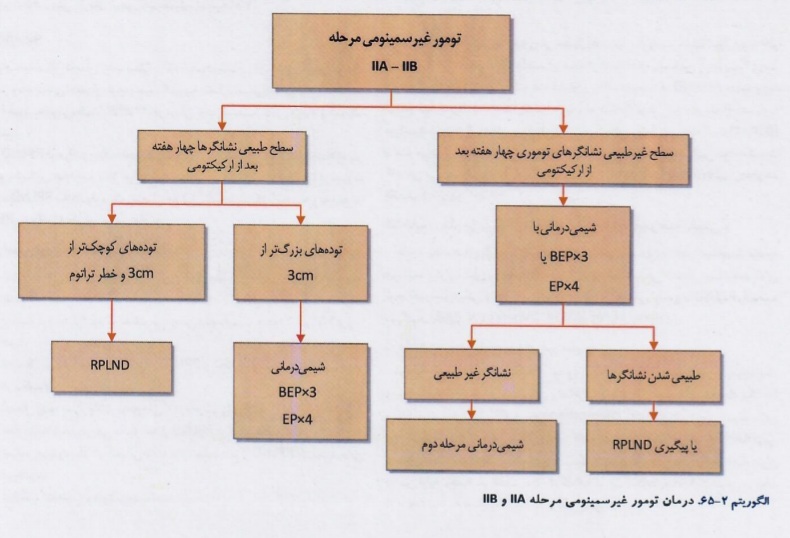
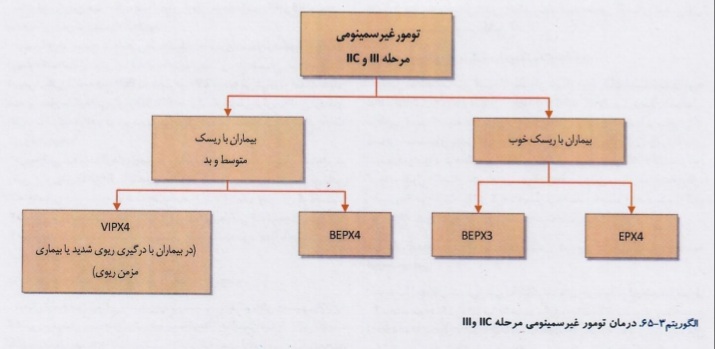
تومورهای غیر سلول زایا:
تومورهای استرومای طناب جنسی:
این گروه از تومورهای بیضه کمیاب بوده و حدود 4 درصد از کل تومورهای بیضه را تشکیل میدهند. این گروه شامل تومورهای لیدیگ،سرتولی، گرانولوزا و تکال است. شایعترین تومور در این گروه تومور لیدیگ است. این تومورها در 90 درصد موارد خوشخیم هستند . فقط متاستاز است که عامل اصلی تمایز بین خوش خیم و بدخیم در این دسته از تومورها میباشد.
تومور سلول لیدیگ:
تومور سلول لیدیگ اغلب در بزرگسالی و در سنین 30 تا 60 سالگی دیده میشود. با توجه به این که سلولهای لیدیگ ترشح کنندهی تستسترون هستند، علائم ایجاد شده توسط این تومور ثانویه به افزایش این هورمون همانند بلوغ زودرس و یا ناشی از تبدیل محیطی تستسترون به استروژن همانند بزرگ شدن سینهها، کاهش تمایل جنسی و ناباروری است. بررسی تشخیصی شامل سونوگرافی و اندازهگیری نشانگرهای سرمی است. اندازهگیری هورمونهای ال اچ، اف اس اچ تستسترون و استروژن نیز توصیه میشود. در صورت شک به این و تومور و کوچک بودن تومور (کمتر از 3 سانتی متر) میتوان ارکیکتومی پارشیال کرد. با توجه به مقاومت تومور سلول لیدیگ به پرتو درمانی و شیمیدرمانی، تنها راه درمان تومورهای بدخیم این گروه،RPNLD است.
تومور سلولهای سرتولی:
تومور سلولهای سرتولی 1 درصد کل تومورهای بیضه را تشکیل میدهد. متوسط سنی مبتلایان حدود 45 سال است. از نظر خصوصیات بالینی همانند تومور سلول لیدیگ هستند بنابراین نحوهی برخورد و ادامهی درمان دقیقا همانند تومور سلولهای لیدیگ است .
تومور سلولهای گرانولوزا:
تومور بسیار نادری ست که در کودکی دیده میشود و اغلب به صورت مادرزادی و خوش خیم است. با توجه به نادر بودن رفتارهای بدخیمی و متاستاز، درمان تومور اولیه کافی است.
گنادو بلاستوما:
تقریبا همیشه در سندرمهای Intersex & gonadal dysgenes دیده میشود. این تومور نوع در جای تومورهای سلولهای زایا همانند سمینوم و امبریونال است. 80 درصد بیماران ظاهر زنانه داشته و با نبود قاعدگی مشخص میشوند و 20 درصد بیماران ظاهر مردانه دارند و با بیضه نزول نکرده مراجعه میکنند. با توجه به 2 طرفه بودن تومور و عدم متاستاز درمان اصلی ارکیکتومی دوطرفه است.
تومورهای ثانویه بیضه:
لنفوم:
لنفوم اولیهی غیر هوچکینی بیضه نادر است و فقط 1 تا 2 درصد لنفوم ها را شامل میشود و در افراد مسن دیده میشود و شایعترین تومور بیضه در افراد بالای 50 سال است. همانند سایر تومورهای بیضه با تودهی بدون درد تشخیص داده میشود و در 1 سوم بیماران نیز 2 طرفه است و 1 چهارم بیماران علائمی مانند تب، کاهش وزن و عرق شبانه دارند. درمان با اورکیکتومی رادیکال شروع میشود و سپس بیمار به هماتولوژیست ارجاع داده میشود.
لوسمی بیضه:
یکی از محلهای شایع عود لوسمی لنفوسیتی حاد است و اغلب با بزرگ شدن بیضه بدون درد مشخص میشود. تشخیص قطعی با نمونه برداری از بیضه است و نیاز به ارکیکتومی رادیکال نیست. درمان قطعی، پرتو درمانی به هر 2 بیضه به میزان 20 گری است.
متاستاز به بیضه :
تومورهای پروستات، ریه ، رودهی بزرگ، ملانوم و کلیه شایعترین تومورهای متاستاز دهنده به بیضه هستند. 15 درصد موارد 2 طرفه بوده و درمان نیز درمان تومور اولیه است.
تومور بافتهای اطراف بیضه:
سارکوم:
شایعترین نوع سارکوم در بزرگسالان لیپو سارکوم و در مردان جوانتر از 30 سال رابدومیوسارکوم امبریونال است. شایعترین محل منشا سارکوم، طناب بیضه است. هر توده ی تو پر منشا گرفته از داخل اسکروتوم و خارج از تونیکا باید همانند تومور بیضه از طریق کانال مغبنی بررسی و نمونهبرداری شود. از آنجایی که شایعترین حالت عود، عود موضعی است باید در صورت تشخیص سارکوم جراحی تکمیلی جهت برداشتن بافتهای باقیمانده انجام شود. بعد از تشخیص بررسیهای وجود متاستاز باید انجام شود . در صورت یافتن متاستاز شیمی درمانی انتخاب اصلی است. در صورت منفی بودن متاستاز، میتوان RPNLDکرد. بهترین پیشآگهی مربوط به لیپوسارکوم و بدترین مربوط به لیومیوسارکوم است.
تومور آدنوما تویید:
شایعترین تومور منشا گرفته از بافتهای اطراف بیضه است. خوش خیم است و اغلب اپیدیدیم را درگیر میکند .جراحی از طریق کانال اینگواینال و خارج کردن توده و نه بیضه است.
سیست آدنوم:
در مبتلایان به فون هیپل لیندو شایع است و تودهی متشکل از کیستهای متعدد بدون درد است. درمان نیز خارج کردن تودهها با جراحی است.
مزوتلیوم:
از تونیکاوا ژینا لیس منشا میگیرد و با تودهی بدون درد همراه با هیدروسل مشخص میشود. درمان ارکیکتومی رادیکال است.در موارد بدخیم و وجود متاستاز میتوان RPNLD کرد.پروگنوز موارد بدخیم بد است.
تهیه و تنظیم: دکتر نیلوفر احمدیان اورولوژیست


ارسال به دوستان